第六届国际会议“维生素D争议”(“Controversies in Vitamin D”)在意大利佛罗伦萨召开,来自美国、意大利和比利时等国的几十位专家就维生素D代谢、评估、作用和补充策略等问题进行讨论并达成共识,发表在Endocrine Reviews期刊(见下图)。这篇专家共识对维生素D生理学和生物化学机制、维生素D缺乏的临床诊疗和预防进行了全面、深入地讨论。本篇仅摘录该共识主要建议,供读者参考。点击文末“阅读原文”可以查看该共识全文。


一、维生素D作用广泛
维生素D调节钙代谢,所以对骨骼健康有重要作用。维生素D缺乏会导致骨骼系统受损,如骨质减少、骨质疏松、骨软化和佝偻病,从而导致脆性骨折的高风险。
但维生素D的重要作用并不局限于骨骼健康。维生素D缺乏与一些骨骼外的影响有关,包括糖尿病、自身免疫性疾病、传染病、心血管疾病和呼吸系统疾病的风险增加,以及癌症发病率和死亡率的增加。这种损伤导致生活质量下降和死亡率升高,甚至可能增加COVID-19的急性严重程度和长期风险(长新冠的风险)。
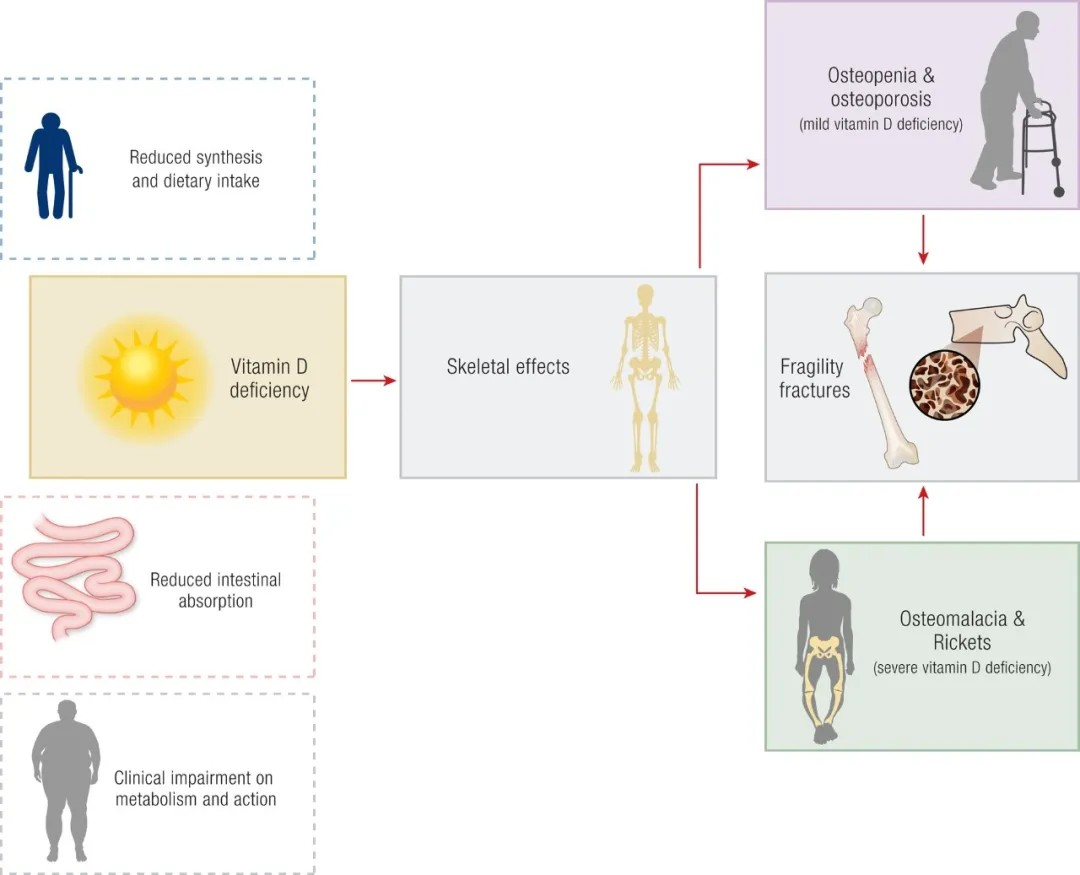
维生素D缺乏对健康的负面影响(左侧3个虚线框表示维生素D缺乏的危险因素)
二、易缺乏维生素D的人群
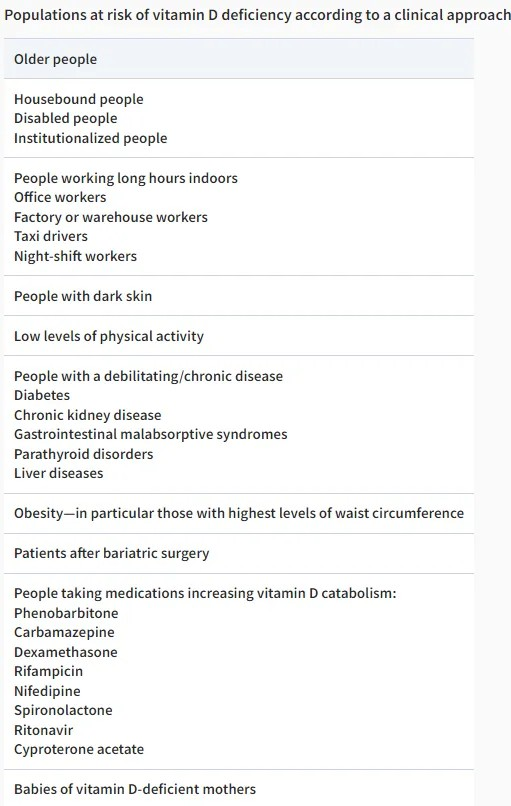
筛查或诊断维生素D缺乏的公认指标是血清中25-羟基维生素D【25(OH)D】的浓度。它又分为25(OH)D3和25(OH)D2两种,以前者为主,其浓度是后者的十倍。两者合计反映了体内维生素D的总量,包括从阳光照射皮肤合成、饮食和补充剂中获得的全部维生素D。
尽管最佳25(OH)D水平仍有争议,但全球主要组织通常推荐的参考范围是50~75 nmol/L(或者20~30ng/mL)。不过,关于维生素D缺乏的具体阈值,不同的组织和指南有所不同。有些指南将25(OH)D水平低于50 nmol/L(20 ng/mL)定义为“维生素D不足”,而低于30 nmol/L(12 ng/mL)被定义为“维生素D缺乏”。
值得注意的是,不同的检测机构测定25(OH)D的方法和标准化存在差异,这也会影响维生素D缺乏的参考值。此外,评估维生素D状态时还需考虑多种因素,包括年龄、性别、体重、遗传倾向、体力活动水平、季节变化、地理位置、皮肤色素沉着和食物强化等,这些因素都可能影响个体的维生素D水平。比如,有的人在夏季检测25(OH)D是达标的,但冬季检测则不达标。
在测定方法部分, 共识建议可以通过基于抗体的方法(化学发光或免疫酶法)或液相色谱-质谱法(LC-MS 或 LC-MS/MS)获得,后者可以提供更一致和准确的结果。
因为皮肤在阳光(特别是紫外线B波段)照射下合成维生素D3(胆骨化醇),所以适量的户外活动可以促进维生素D的自然产生。
某些食物含有维生素D,尤其是富脂鱼类(三文鱼、鲭鱼、鲑鱼等)和蛋黄。蘑菇含有少量的维生素D2(麦角骨化醇)。有些奶类、饮品等食品被强化添加(人为加入)维生素D。
口服维生素D3是首选形式,应根据个人的需要和医生的建议选择合适的剂量。此外,在某些特殊情况下,如肠道吸收不良或特定临床情况,可能需要通过注射的方式进行维生素D的补充。
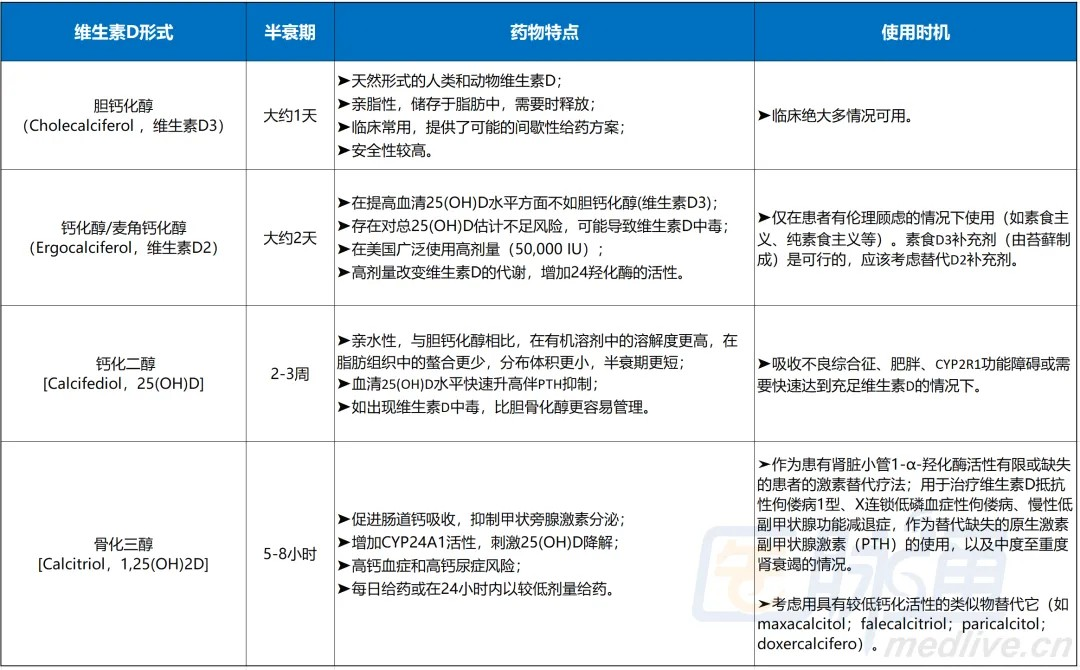
维生素D制剂主要分为以下几种类型:
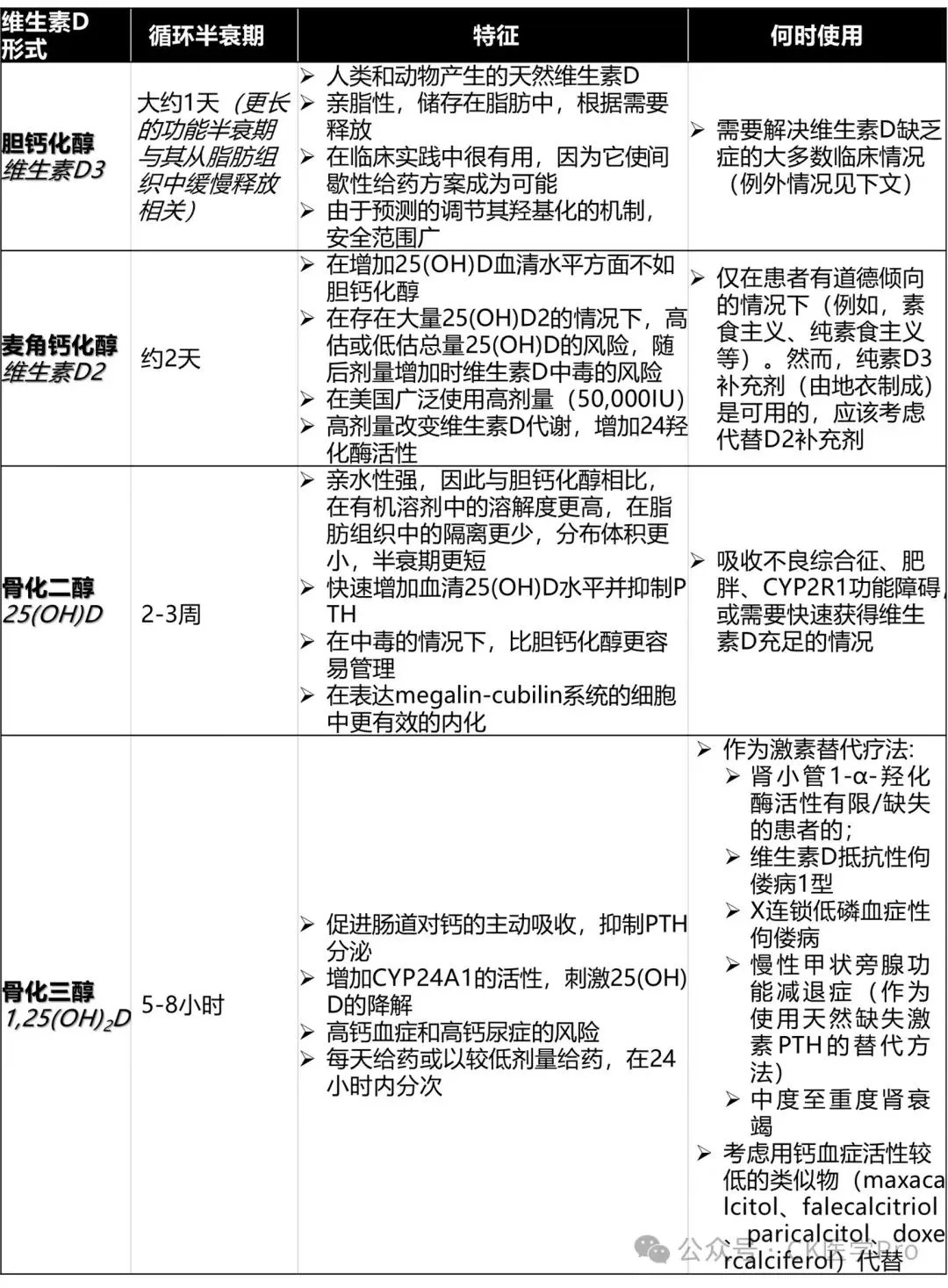
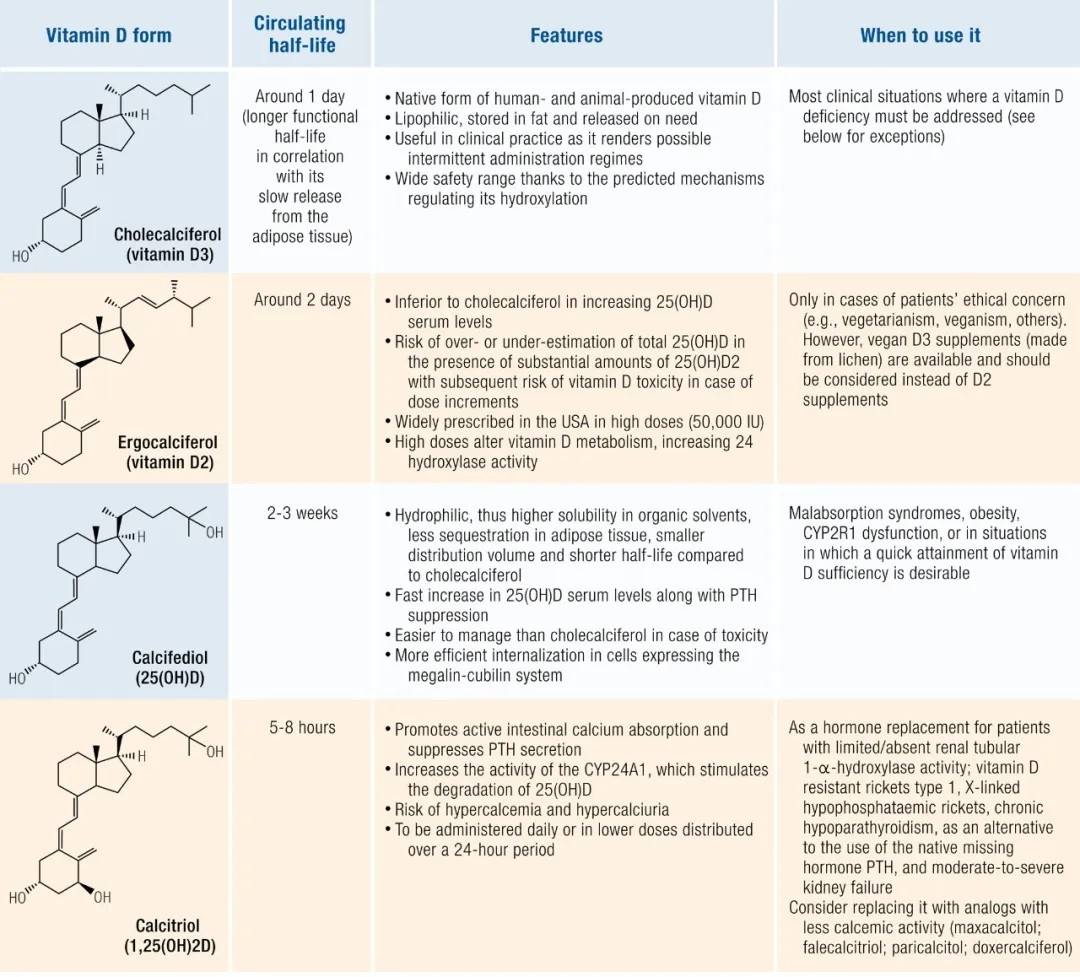
1.维生素D3(胆钙化醇,Cholecalciferol),主要由人体皮肤在阳光(紫外线B,UVB)照射下从7-脱氢胆固醇转化而来。也可以通过食物摄取,如鱼肝油、富脂鱼类、蛋黄和一些强化食品。胆钙化醇也是补充维生素D的首选。
2.维生素D2(麦角钙化醇,Ergocalciferol),主要来源于植物和真菌,其生物活性与维生素D3相似。麦角钙化醇已被证明是不太有效地提高25(OH)D血清水平,
3.25-羟基维生素D【25(OH)D】(骨化二醇calcifediol),是维生素D在体内的代谢物,也是血液循环中的主要形式。骨化二醇可用于补充维生素D状态,尤其适用于吸收不良综合征、肥胖、CYP2R1功能障碍或需要快速获得维生素D充足的情况。
4.1,25-二羟基维生素D【1,25(OH)2D】(骨化三醇 calcitriol),是维生素D的生理活性形式,它主要在肾脏中产生,对调节钙和磷的平衡及其它生理功能至关重要。骨化三醇不适合补充剂或营养强化,许多优秀的评论、指南和政策文件中都没有考虑在营养背景下使用骨化三醇(补充和强化)。但对于慢性甲状旁腺功能减退症、慢性肾衰竭和维生素D状态低的患者要另当别论。
这几种“维生素D”类药物或补充剂的特点和使用时机见下图(后图是英文原版,前图是医脉通的汉译)。
补充维生素D时要注意:
1.剂型和给药途径
口服胆钙化醇(维生素D3 )是最常用的方法,有效、简单且通常安全,因而是补充维生素D的首选方式。胃肠外给药,或其他维生素D类似物应在特定条件下使用。
维生素D补充剂有不同的载体,例如含油凝胶胶囊、油性滴剂和硬粉片。虽然可以假设维生素D会更好地从油基载体中吸收,但没有令人信服的证据支持这一推测。
2.剂量
美国国家医学院(National AcademyofMedicine)建议的成年人维生素D膳食推荐摄入量为400~800IU/日,可耐受最高摄入量为4000IU/日。这些建议量针对的是长期摄入以预防维生素D临床缺乏,短期(数周)治疗量是另一回事。
目前对治疗维生素D缺乏的维生素D补充方案(剂量、给药方案、治疗时间等)尚未达成共识。美国内分泌学会(ES)建议用于骨骼外健康时,每日维生素D最高可达2000IU,维生素D缺乏者每日最高可达10,000 IU。
婴幼儿和儿童与成年人有所不同,为了保持理想的25(OH)D浓度,2010年美国医学研究所(IOM)指南建议儿童和青少年为600IU/日,婴儿为400IU/日。美国内分泌学会(ES)指南建议1岁以下的婴儿每天使用400~1000IU,1岁以上的儿童使用600~1000IU,以治疗和预防维生素D缺乏症。当然,如果正在治疗经检测确认的维生素D缺乏症,则可以增加剂量。
3.间隔时间
每日服用维生素D是改善维生素D状态最有效和最有益的战略。但考虑服用方便提高依从性,大剂量间歇性给药也是可以接受的。目前,没有证据表明每周或每月补充维生素D方案的获益/风险比优于每日补充。
4.安全性
补充维生素D通常是一种安全的治疗方法,不良事件极少,不需要严格监测。对于长期维持维生素D剂量至少为2000IU/天的患者,通常不需要常规监测25(OH)D水平。
然而必须指出也有少见的情况,维生素D过量时会导致维生素D中毒。维生素D中毒导致严重的高钙血症,可能持续很长时间,导致严重的健康后果。

申请时请备注单位和姓名















